■どう向き合う?乳がんの再発@あさイチ
ゲストの原千晶さん(ウィキ参照
“2005年初めに精密検査で子宮頸がんと診断される。
仕事を一時休業し、子宮を残す円錐形切除を受けて復帰した。
しかし、2009年末に子宮頸がんと子宮体がんの併発に加えリンパ節への転移も発見され、
年明けに子宮全摘出手術・治療に専念し、2010年5月まで抗がん剤治療を受けていた。”
![]()
![]() 乳がんの発育はゆっくり
乳がんの発育はゆっくり
![]()
![]()
「長い間、経過を観察しないといけない」
![]() 2度の再発乳がんを経験した生稲晃子さん
2度の再発乳がんを経験した生稲晃子さん
![]()
生稲:
マンモグラフィでは異常なしだった。超音波のほうで再検査となり、乳がんが見つかった。
【2011年 右胸にがん発症】
![]()
腫瘍の大きさは1cm弱
生稲「治療すれば元気になるだろうと、割と楽観的に考えていました、最初は」
【2012年 右胸にがん再発】
生稲:
皮膚に赤いニキビのようなものが出てきた。
「放射線治療」もして、ノルバデックス(ホルモン剤)も飲んでいたのに、ショックでした。
この時も腫瘍のみを切除し、乳房を温存した
![]() 再発を防ぐ「ホルモン療法」の副作用は「更年期症状」と似ている
再発を防ぐ「ホルモン療法」の副作用は「更年期症状」と似ている
![]()
![]()
![]()
ホルモンが増えるのを抑えることでがん細胞の増殖を防ぐ。
本来、「更年期症状」を抑えるには女性ホルモンを加えるが、それが出来ないため、
精神薬、漢方薬でやわらげるしかない。「対処法」
![]()
生稲「(病を伏せて仕事を続けていたが)ホットフラッシュや、だるさ、イライラしたり」
ほかにも、卵巣が腫れたりする人もいる。
当時の日記
![]()
![]()
生稲「再発、転移したら、“死”がかなり近づいてしまうというイメージを持っていたので、絶望感しかなかった」
【2013年 右乳房を全摘出】
当時の日記
![]()
一番、支えとなったのは家族の存在と、態度が普段通り変わらなかったことだった。
![]()
生稲「がんは、手術をして終わりじゃない。その後からが闘いというか、治療が待っている」
生稲さんは、現在も「ホルモン療法」を続けている。
![]() ヤナギーこと柳澤秀夫さんも「肺がん」を経て
ヤナギーこと柳澤秀夫さんも「肺がん」を経て
柳澤さん:
![]()
まず“怖い!”と“なぜ自分が!?”という思いで、自分を責めてしまう。
手術して9年経つけれども、時間が経てば不安がおさまるというものではない。
5年、10年と、とにかく早く経って欲しいという感じ。
原千晶さん:
忘れる時はない。生きているかぎり、再発する可能性があると思ってしまう。
![]() 40代から再発率は2割(これはおしなべた数。早期発見は10%以下
40代から再発率は2割(これはおしなべた数。早期発見は10%以下
![]()
![]() 専門家に聞く
専門家に聞く
Q:手術をすれば再発リスクは下がる?
全摘出と腫瘍部分だけを切る治療の再発率は同等。
ミクロ単位のがん細胞を取り去るのは難しいので、「化学療法」などで摘み取る。予防が大切。
Q:閉経すると再発リスクは下がる?
閉経すると、副腎から男性ホルモンから女性ホルモンが作られるので注意は必要/驚
![]() 7割の患者がしている「ホルモン療法」を5年から10年に延長
7割の患者がしている「ホルモン療法」を5年から10年に延長
![]()
![]()
日本は「ホルモン療法」を6年前から導入したが、2年前にガイドラインを改訂した。
アメリカの研究で10年続けると、15年後に再発率が下がる結果が出たため。
●「遠隔転移」
例1:「遠隔転移」が見つかった女性Aさん
![]()
半年間「ホルモン療法」+「抗がん剤治療」+年1度の検査を続けたが、
2011年 胸に激しい痛みを感じ、日に日に激痛が増した。
検査の結果、胸骨・肋骨・鎖骨のリンパ節に乳がんが転移していると分かった。
除去しても、ごく小さな病巣が潜んでいることは、医師でもなかなか見つけられない。
![]()
![]()
がん細胞が血液やリンパ液を通って、全身に転移する。
10年、20年後に見つかることもある
Aさんは、「放射線治療」をして、2ヶ月後、肝臓にも転移が見つかり、30年間勤めた教師をやめ、治療に専念。
現在は「抗がん剤治療」「分子標的治療」を受けている。
![]()
![]()
専門家:
「局所再発」が2割、「遠隔転移」が8割。
肝臓に転移しても、それは「肝臓がん」ではなく、あくまで「乳がん」の性質をもっている。
外科的手術には限界がある。他にもがん細胞が潜んでいる可能性があるので、
化学療法、抗がん剤治療などの全身治療が必要。
「分子標的治療」は、ピンポイントで治療する方法なので、抗がん剤治療のように髪が抜けることなどは少ない。
![]() 抗がん剤は必要?再発リスクを調べる「遺伝子検査」、日本ではまだ保険適用外
抗がん剤は必要?再発リスクを調べる「遺伝子検査」、日本ではまだ保険適用外
![]()
アメリカで開発され、2年前から日本でも行われるようになったが、まだ保険適用外
![]()
![]()
![]()
がん細胞をアメリカの検査会社に送って、3~4週間後、リスクの結果を送ってもらい、
「再発スコア」で「抗がん剤治療」か「ホルモン療法」かを本人が選べる。
![]()
![]()
山内さん:
再発の可能性が低いと分かれば、抗がん剤治療をしない選択をしても、ある程度、安心して生活ができる。
例2:5年前に手術して、「遺伝子検査」をした女性Bさん
![]()
医師から抗がん剤治療を勧められて悩んだ
Bさん:
年齢的に(39歳)子どもが欲しいというのもあったので、
抗がん剤治療をしたら、卵巣機能にダメージが出て妊娠が望めなくなるなと思った。
「遺伝子検査」の結果は13点と「低リスク」だったため「ホルモン療法」を選び、5年間再発がなく、妊娠できた。
![]()
専門家:
自費だと40万ほどかかる。自費治療をしている人数がアメリカと同数だというデータをとって、
保険診療にするよう交渉しているところだが、「遺伝子検査」の種類はたくさんあるため難しい。
例:家族・親類に乳がん患者がいる場合、遺伝するリスクを検査するものなど。
Q:すべての患者が「遺伝子検査」を受けられるの?
「ホルモン治療」を受けていて、初期がんの人。今後、適用範囲を拡大するよう働きかけていく。
人によって「増殖スピード」が違う。
Q:乳房にニキビ(かさぶたのようなもの)を見つけたが検査したほうがよいか?
局所再発の場合、ニキビが症状として出るが、これまで乳がんになったことのない人は違う。皮膚の疾患と思われる。
![]() 『赤毛のアン』の部屋
『赤毛のアン』の部屋
![]()
![]()
Aさん:
どんな苦難にも屈せずに力強く歩むあの子の姿がとても大好きで、あんな風に生きたいと思いますね。
Aさんは、再発8ヶ月後に旅行に行く目標をたてた。
![]()
![]()
Aさん:
生きるための治療ではなくて、目標を達成するための治療と置き換えると、
すごく前向きに治療に取り組めました。今の目標は英会話。
24時間“がん患者”でいる必要はない。
がんになったことは、私の人生のすべてではなくて、一部に過ぎないことをきちんと心にとめながら、
目標、夢をもって、自分らしく歩んでいきたい。
![]() 患者のココロのケア
患者のココロのケア
![]()
![]()
水着もある
患者の悩みの1位は脱毛(私は断然“嘔吐”だな![]()
![]()
例3:脱毛しても、5つのウィッグの中から、気分に合わせて、ファッションとして楽しむ女性Cさん
![]()
Cさん「お洋服を選ぶように、ウィッグをファッションとして楽しめばいいと思っている」
講習会:
![]()
同じ悩みを抱える患者同士が語り合い、共有し合い、支え合うことができる
ボランティアを続けるか辞めるか悩む女性に対して、心理学の専門家は、
「今まで通りの生活を続けることが大切。いきなり人間関係を切っちゃうのはやめましょう」とアドバイス。
柳澤さん:
テレビとかだと「前向きに」という構成になるのは分かるが、
“向き合おう”と言われても、自分は違和感を感じてしまう。
1人1人違うということを知ってほしい。
医師:
同じ体験談の本を読むなど、心が外側に向くものを見つけることも大切。
講習では、同じ患者さんが重要な「ロールモデル」となる。
周りは、普段通りに接して、寄り添う心をもつこと。
![]() 乳がん患者の会「あけぼの群馬」
乳がん患者の会「あけぼの群馬」
![]()
![]() 「日本乳癌(がん)学会」
「日本乳癌(がん)学会」
ゲストの原千晶さん(ウィキ参照
“2005年初めに精密検査で子宮頸がんと診断される。
仕事を一時休業し、子宮を残す円錐形切除を受けて復帰した。
しかし、2009年末に子宮頸がんと子宮体がんの併発に加えリンパ節への転移も発見され、
年明けに子宮全摘出手術・治療に専念し、2010年5月まで抗がん剤治療を受けていた。”

 乳がんの発育はゆっくり
乳がんの発育はゆっくり

「長い間、経過を観察しないといけない」
 2度の再発乳がんを経験した生稲晃子さん
2度の再発乳がんを経験した生稲晃子さん
生稲:
マンモグラフィでは異常なしだった。超音波のほうで再検査となり、乳がんが見つかった。
【2011年 右胸にがん発症】

腫瘍の大きさは1cm弱
生稲「治療すれば元気になるだろうと、割と楽観的に考えていました、最初は」
【2012年 右胸にがん再発】
生稲:
皮膚に赤いニキビのようなものが出てきた。
「放射線治療」もして、ノルバデックス(ホルモン剤)も飲んでいたのに、ショックでした。
この時も腫瘍のみを切除し、乳房を温存した
 再発を防ぐ「ホルモン療法」の副作用は「更年期症状」と似ている
再発を防ぐ「ホルモン療法」の副作用は「更年期症状」と似ている


ホルモンが増えるのを抑えることでがん細胞の増殖を防ぐ。
本来、「更年期症状」を抑えるには女性ホルモンを加えるが、それが出来ないため、
精神薬、漢方薬でやわらげるしかない。「対処法」
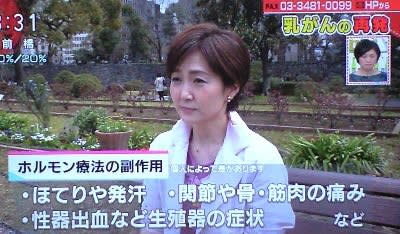
生稲「(病を伏せて仕事を続けていたが)ホットフラッシュや、だるさ、イライラしたり」
ほかにも、卵巣が腫れたりする人もいる。
当時の日記


生稲「再発、転移したら、“死”がかなり近づいてしまうというイメージを持っていたので、絶望感しかなかった」
【2013年 右乳房を全摘出】
当時の日記

一番、支えとなったのは家族の存在と、態度が普段通り変わらなかったことだった。

生稲「がんは、手術をして終わりじゃない。その後からが闘いというか、治療が待っている」
生稲さんは、現在も「ホルモン療法」を続けている。
 ヤナギーこと柳澤秀夫さんも「肺がん」を経て
ヤナギーこと柳澤秀夫さんも「肺がん」を経て柳澤さん:

まず“怖い!”と“なぜ自分が!?”という思いで、自分を責めてしまう。
手術して9年経つけれども、時間が経てば不安がおさまるというものではない。
5年、10年と、とにかく早く経って欲しいという感じ。
原千晶さん:
忘れる時はない。生きているかぎり、再発する可能性があると思ってしまう。
 40代から再発率は2割(これはおしなべた数。早期発見は10%以下
40代から再発率は2割(これはおしなべた数。早期発見は10%以下
 専門家に聞く
専門家に聞くQ:手術をすれば再発リスクは下がる?
全摘出と腫瘍部分だけを切る治療の再発率は同等。
ミクロ単位のがん細胞を取り去るのは難しいので、「化学療法」などで摘み取る。予防が大切。
Q:閉経すると再発リスクは下がる?
閉経すると、副腎から男性ホルモンから女性ホルモンが作られるので注意は必要/驚
 7割の患者がしている「ホルモン療法」を5年から10年に延長
7割の患者がしている「ホルモン療法」を5年から10年に延長

日本は「ホルモン療法」を6年前から導入したが、2年前にガイドラインを改訂した。
アメリカの研究で10年続けると、15年後に再発率が下がる結果が出たため。
●「遠隔転移」
例1:「遠隔転移」が見つかった女性Aさん

半年間「ホルモン療法」+「抗がん剤治療」+年1度の検査を続けたが、
2011年 胸に激しい痛みを感じ、日に日に激痛が増した。
検査の結果、胸骨・肋骨・鎖骨のリンパ節に乳がんが転移していると分かった。
除去しても、ごく小さな病巣が潜んでいることは、医師でもなかなか見つけられない。
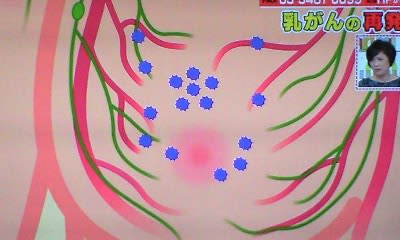

がん細胞が血液やリンパ液を通って、全身に転移する。
10年、20年後に見つかることもある
Aさんは、「放射線治療」をして、2ヶ月後、肝臓にも転移が見つかり、30年間勤めた教師をやめ、治療に専念。
現在は「抗がん剤治療」「分子標的治療」を受けている。


専門家:
「局所再発」が2割、「遠隔転移」が8割。
肝臓に転移しても、それは「肝臓がん」ではなく、あくまで「乳がん」の性質をもっている。
外科的手術には限界がある。他にもがん細胞が潜んでいる可能性があるので、
化学療法、抗がん剤治療などの全身治療が必要。
「分子標的治療」は、ピンポイントで治療する方法なので、抗がん剤治療のように髪が抜けることなどは少ない。
 抗がん剤は必要?再発リスクを調べる「遺伝子検査」、日本ではまだ保険適用外
抗がん剤は必要?再発リスクを調べる「遺伝子検査」、日本ではまだ保険適用外
アメリカで開発され、2年前から日本でも行われるようになったが、まだ保険適用外


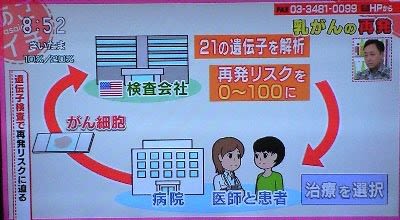
がん細胞をアメリカの検査会社に送って、3~4週間後、リスクの結果を送ってもらい、
「再発スコア」で「抗がん剤治療」か「ホルモン療法」かを本人が選べる。


山内さん:
再発の可能性が低いと分かれば、抗がん剤治療をしない選択をしても、ある程度、安心して生活ができる。
例2:5年前に手術して、「遺伝子検査」をした女性Bさん

医師から抗がん剤治療を勧められて悩んだ
Bさん:
年齢的に(39歳)子どもが欲しいというのもあったので、
抗がん剤治療をしたら、卵巣機能にダメージが出て妊娠が望めなくなるなと思った。
「遺伝子検査」の結果は13点と「低リスク」だったため「ホルモン療法」を選び、5年間再発がなく、妊娠できた。

専門家:
自費だと40万ほどかかる。自費治療をしている人数がアメリカと同数だというデータをとって、
保険診療にするよう交渉しているところだが、「遺伝子検査」の種類はたくさんあるため難しい。
例:家族・親類に乳がん患者がいる場合、遺伝するリスクを検査するものなど。
Q:すべての患者が「遺伝子検査」を受けられるの?
「ホルモン治療」を受けていて、初期がんの人。今後、適用範囲を拡大するよう働きかけていく。
人によって「増殖スピード」が違う。
Q:乳房にニキビ(かさぶたのようなもの)を見つけたが検査したほうがよいか?
局所再発の場合、ニキビが症状として出るが、これまで乳がんになったことのない人は違う。皮膚の疾患と思われる。
 『赤毛のアン』の部屋
『赤毛のアン』の部屋

Aさん:
どんな苦難にも屈せずに力強く歩むあの子の姿がとても大好きで、あんな風に生きたいと思いますね。
Aさんは、再発8ヶ月後に旅行に行く目標をたてた。


Aさん:
生きるための治療ではなくて、目標を達成するための治療と置き換えると、
すごく前向きに治療に取り組めました。今の目標は英会話。
24時間“がん患者”でいる必要はない。
がんになったことは、私の人生のすべてではなくて、一部に過ぎないことをきちんと心にとめながら、
目標、夢をもって、自分らしく歩んでいきたい。
 患者のココロのケア
患者のココロのケア

水着もある
患者の悩みの1位は脱毛(私は断然“嘔吐”だな


例3:脱毛しても、5つのウィッグの中から、気分に合わせて、ファッションとして楽しむ女性Cさん

Cさん「お洋服を選ぶように、ウィッグをファッションとして楽しめばいいと思っている」
講習会:

同じ悩みを抱える患者同士が語り合い、共有し合い、支え合うことができる
ボランティアを続けるか辞めるか悩む女性に対して、心理学の専門家は、
「今まで通りの生活を続けることが大切。いきなり人間関係を切っちゃうのはやめましょう」とアドバイス。
柳澤さん:
テレビとかだと「前向きに」という構成になるのは分かるが、
“向き合おう”と言われても、自分は違和感を感じてしまう。
1人1人違うということを知ってほしい。
医師:
同じ体験談の本を読むなど、心が外側に向くものを見つけることも大切。
講習では、同じ患者さんが重要な「ロールモデル」となる。
周りは、普段通りに接して、寄り添う心をもつこと。
 乳がん患者の会「あけぼの群馬」
乳がん患者の会「あけぼの群馬」
 「日本乳癌(がん)学会」
「日本乳癌(がん)学会」